सारांश : हर १० महिलाओं में से १ को एंडोमेट्रिओसिस की बीमारी होती है। यह वन्ध्यत्व का आम कारन है। एंडोमेट्रिओसिस के कारन, लक्षण, निदान, उपचार को जानना इस लेख का उद्देश्य है। मिनिमल, माइल्ड, मॉडरेट और सीव्हीयर स्टेजेस में एंडोमेट्रिओसिस गंभीर रूप धारण करता है, इसके साथ कौनसे इलाज करनेपर आसानीसे गर्भधारण हो सकता है यह जरूर जान ले।
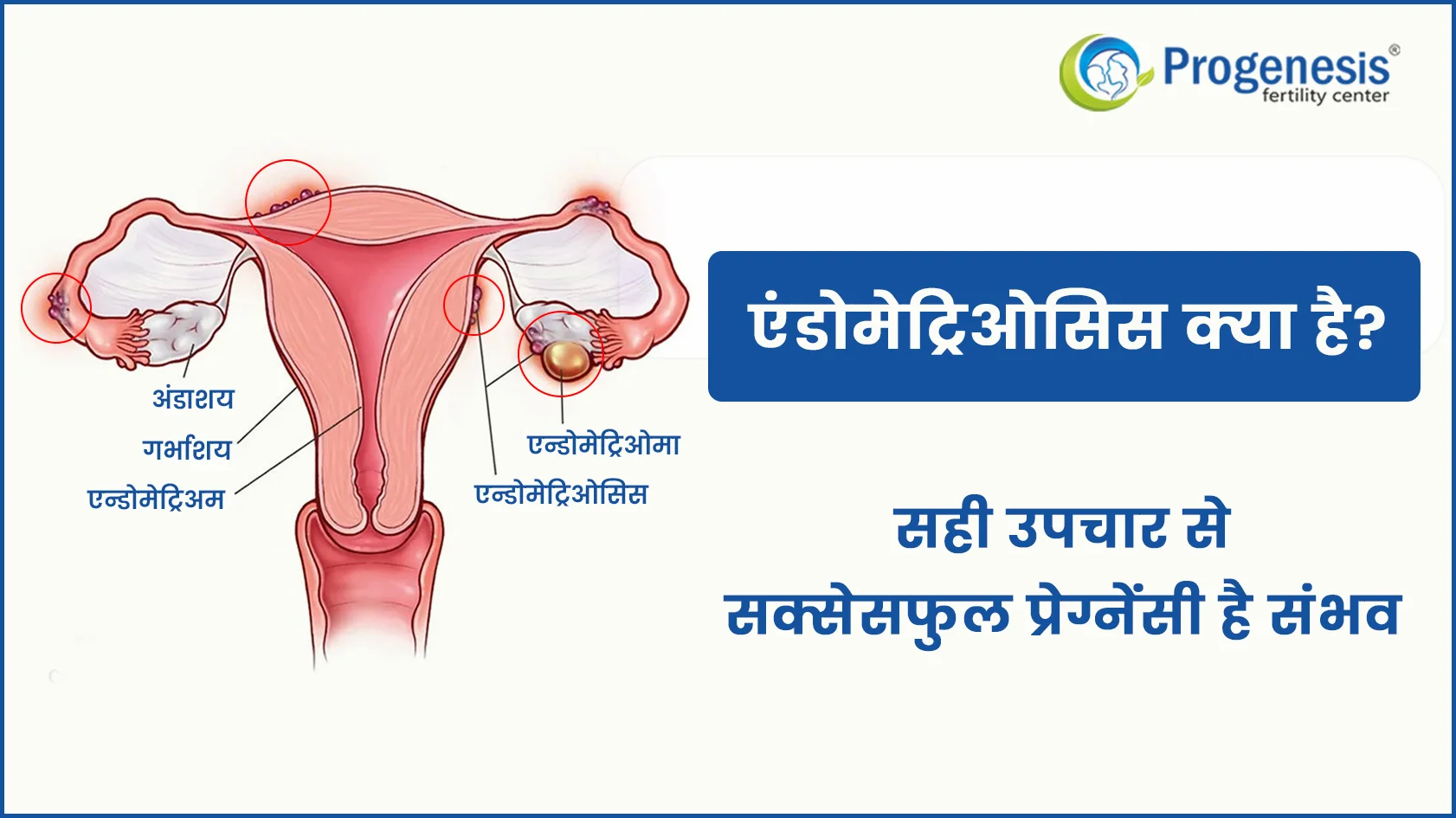
एंडोमेट्रिओसिस क्या है ?
Endometriosis एक दर्दनाक और बढ़ती जानेवाली बीमारी है। इलाज के बाद दोबारा भी हो सकती है। गर्भाशय के अंदर की परत को "एंडोमेट्रियम" कहा जाता है। यह गर्भाशय के बाहर बढ़ने लगता है तब इसे "एंडोमेट्रिओसिस" कहा जाता है। एंडोमेट्रिओसिस का 'मासिक धर्म' और 'गर्भावस्था' पर प्रभाव होता है।
एंडोमेट्रियोसिस कहा होता है ?
- ओव्हरीज
- फैलोपियन ट्यूब्ज़
- गर्भाशय के बहार की सतह पर
- वजायना
- सर्विक्स एरिया (गर्भाशय ग्रीवा)
- ब्लैडर (मूत्राशय)
- रेक्टम (मलाशय) आदि.
एंडोमेट्रियोसिस किसे होता है?
- जेनेटिक समस्या
- गर्भनिरोधक गोलियों का सेवन
- धूम्रपान या मद्यपान का सेवन
- मोटापा
- ह���र्मोनल इम्बैलेंस
- इंडोक्राइन डिसॉर्डर
एंडोमेट्रियोसिस को कैसे पहचाने?
- इन्फ्लेमेशन होना या सूजन आना
- रीप्रोडक्टीव्ह ऑर्गन्स की कार्यक्षमता कम होना
- इनफर्टिलिटी समस्या
- पेट या योनि में दर्द होना
- यूरिन में खून का आना
- दर्दनाक मासिक धर्म
- दर्दनाक सेक्स्युअल इंटरकोर्स
- नॉशिया या वोमिटिंग
- जी घबराना या चक्कर आना
- पेशाब या मूत्रविसर्जन समय परेशानी
- अनियमित मासिक धर्म
- हेवी पीरियड्स
ऐसे लक्षण दिखे तो आपको एंडोमेट्रिओसिस हो सकता है। डॉक्टर से जाँच करना जरुरी होता है।
एंडोमेट्रिओसिस स्थिति में बनाइए "सक्सेसफुल प्रेग्नन्सी योजना" मोफत सलाह के लिए संपर्क करे
Free consultationएंडोमेट्रियोसिस की स्थिति में शरीर में कोनसे बदलाव होते है?
- चॉकलेट सिस्ट : ओव्हरीज में खून के जमा होने से सिस्ट बनते है। इन्हे चॉकलेट सिस्ट कहा जाता है। पुराने खून से यह सिस्ट बनते है। इससे स्त्रीबीज नष्ट होते है।
- आदेशंस : एंडोमेट्रिओसिस की स्थिति में पेट के अंदर के कोनसे भी दो अंग एकदूसरे से चिपक जाते है। इसे Adesion कहा जाता है। इससे अंगो के कार्यक्षमता काम हो जाती है।
एंडोमेट्रिओसिस कैसे होता है ?
- गर्भाशय की रचना : एंडोमेट्रिओसिस को जानने के लिए गर्भाशय की रचना को जानना जरुरी है। गर्भाशय तीन परतों से बना होता है।
- एंडोमेट्रियम : सबसे भीतरी परत को एंडोमेट्रियम कहा जाता है।
- मायोमेट्रियम : बिच की परत को मायोमेट्रियम कहा जाता है।
- पेरिमेट्रियम : सबसे बाहरी परत को परिमेट्रियम कहा जाता है।
निषेचित भ्रूण एन्डोमेट्रियम में आके ठहरता है और ९ महीने तक यही बढ़ता है। यह परत सही मात्रा में बनाना जरुरी होता है। हर मासिक चक्र के उचित समय शरीर एन्डोमेट्रियम कि परत बनाता है। अगर कंसेप्शन नहीं होता है तब, मासिक धर्म में यह परत टुकड़ो के स्वरुप में बाहर जाता है।
कभी कभी मासिक धर्म का खून फैलोपियन ट्यूब से निकलकर पेट में लिक होता है। इस प्रक्रिया को रेट्रोग्रेड मेन्स्ट्रुएशन कहा जाता है। खून के साथ स्कार टिश्यूज भी निकलते है। इस तरह गर्भाशय के अंदर की परत बाहर बढ़ने लगती है और एंडोमेट्रिओसिस विकसित होता है।
एंडोमेट्रियोसिस स्टेजेस :
| स्टेज १: मिनिमल स्टेज | इसमें खून के छोटे-छोटे क्लॉट्स नजर आते हैं। कोई अन्य डैमेज नहीं होता। |
| स्टेज २: माईल्ड स्टेज | पहिली स्टेज में बने हुए क्लॉट्स इस स्टेज में बड़े होते है। |
| स्टेज ३: मॉडरेट स्टेज | चॉकलेट सिस्ट बनते है। कुछ हद्द तक दो अवयव चिपके हुए नजर आते है। |
| स्टेज ४: सिव्हिअर स्टेज | यह अधिक गंभीर अवस्था है। इसमें ज्यादा नुकसान होता है। साथ ही, अंग अत्यधिक चिपक जाते हैं। |
एंडोमेट्रियोसिस का निदान कैसे करे?
- पेल्विक एक्जाम : इस टेस्ट के दौरान आपके रीप्रोडक्टीव्ह ऑर्गन में चॉकलेट सिस्ट की उपस्थिति या गर्भाशय के पिछले हिस्से में स्कार टिश्यूज की उपस्थिति देखि जाती है।
- अल्ट्रासाउंड : सिस्ट इन्युमा की उपस्थिति, चॉकलेट सिस्ट की मौजूदगी देखि जाती है।
- MRI-मॅग्नेटिक रेसोनन्स इमेजिंग : जब बहुत बड़े सिस्ट का संदेह होता है या कैंसर का संदेह होता है, तो एमआरआई किया जाता है।
- लॅप्रोस्कोपी : यह सबसे अधिक उपयोग की जाने वाली विधियों में से एक है। जो चीजें सोनोग्राफी में नहीं देखी जा सकतीं, उनका निदान लैप्रोस्कोपी से किया जा सकता है। आसंजन (एक साथ चिपके हुए दो अंग), छोटे जमाव या पैच को बारीकी से देखने के लिए लैप्रोस्कोपी मददगार। लैप्रोस्कोपी अधिक सटीक निदान देता है।
- CA१२५ ब्लड टेस्ट : इसका इस्तेमाल शरीर में सीए १२५ प्रोटीन के स्तर का पता लगाने के लिए किया जाता है, जो कैंसर का पता लगाने में मददगार साबित हो सकता है।
- एन्डोमेट्रिअल बायोप्सी : एंडोमेट्रियल बायोप्सी में गर्भाशय की जांच की जाती है। एंडोमेट्रियल अस्तर को हटा दिया जाता है और जांच के लिए भेजा जाता है। जिसमें टीबी, कैंसर, हार्मोनल असंतुलन की जांच की जाती है।
एंडोमेट्रियोसिस का इलाज
| 1 | लेप्रोस्कोपी | इसका उपयोग निदान के लिए किया जाता है। साथ ही आसंजनों को हटाना, सिस्ट को नष्ट करना, रक्त के धब्बों को अब्सॉर्ब करना, फैलोपियन ब्लोकेजेस को दूर करना भी किया जाता है। |
| 2 | दवाइयाँ | लैप्रोस्कोपी उपचार के बाद 3 महीने तक दवाएँ दी जाती हैं। ताकि यह बीमारी दोबारा न हो। इसके अलावा मासिक धर्म के दौरान दर्द से राहत के लिए दर्दनिवारक दवाएं दी जाती हैं। |
| 3 | इंजेक्शन | डायनोगेस्ट, जीएनआरएच एनालॉग इंजेक्शन दिए जाते हैं। |
| 4 | प्रेग्नेंसी का सुझाव | प्रेग्नन्सी हार्मोन्स एंडोमेट्रियोसिस में सुधार कर सकते हैं। 60 से 70 फीसदी सुधार देखा गया है. इसलिए, एंडोमेट्रियोसिस वाली महिलाओं को गर्भधारण करने की सलाह दी जाती है। |
| 5 | IUI या IVF | एंडोमेट्रियोसिस के इलाज के बाद तीन महीने तक दवाएं दी जाती हैं और उसके तुरंत बाद आईयूआई (IUI) उपचार शुरू कर दिया जाता है। यदि प्राकृतिक गर्भधारण संभव नहीं है या आईयूआई सफल नहीं है, तो आईवीएफ (IVF) की सलाह दी जाती है। |
| 6 | हार्मोनल मेडिसिन्स | हार्मोनल मेडिसिन्स दिए जाते हैं। |
| 7 | सर्जरी | जब गर्भधारण नहीं हो रहा हो तो शुरुआत में अल्ट्रासाउंड किया जाता है। यदि ब्लड क्लॉट्स दिखाई देते हैं, या यदि AMH (एंटीमुलेरियन हार्मोन) हार्मोन परीक्षण में स्त्रीबीजों की संख्या सामान्य दिखाती है, या यदि आपकी आयु 35 वर्ष तक है, तो डॉक्टर सर्जरी का निर्णय लेते हैं। |
लेकिन इसके विपरीत, यदि ओव्हेरियन रिझर्व्ह कम है और सर्जरी का निर्णय लिया जाता है, तो शुक्राणुओं के खोने का खतरा और बढ़ जाता है।
क्या एंडोमेट्रिओसिस के साथ प्रेग्नन्सी संभव है?
एंडोमेट्रिओसिस से ओव्हरीज और फैलोपियन ट्यूब की कार्यक्षमता कम हो सकती है। कम ओव्हरियन रिझर्व्ह गर्भधारण में कठिनाई ला सकता है। सिव्हीयर स्टेज का एंडोमेट्रिओसिस है तो कैंसर और आसंजन जैसे लक्षण प्रेग्नेंसी में दिक्कते खड़ी कर सकते है; लेकिन परेशानी की कोई बात नहीं इलाज संभव है।
एंडोमेट्रियोसिस फर्टिलिटी इंडेक्स (EFI) जैसे उपकरण की मदत से डॉक्टर यह जानने की कोशिश करेंगे कि प्राकृतिक तरीकों से गर्भवती हो सकते है या आपको IVF उपचारों की मदत होगी।
आपकी केस हिस्टरी और स्थिति के अनुसार सर्जरी करने का निर्णय लिया जाएगा और आपके लिए एक सक्सेसफुल प्रेग्नन्सी प्लैन किया जाएगा।
एंडोमेट्रिओसिस के साथ गर्भधारण के लिए आज ही संपर्क करे।
Free consultationएंडोमेट्रियल हाइपरप्लासिया
एंडोमेट्रियल थिकनेस को "हाइपरप्लासिया" कहा जाता है। हाइपरप्लासिया की ट्रीटमेंट प्रोजेस्टेरोन से किया जाता है। प्रोजेस्टेरोन हार्मोन की मात्रा बढ़ाने के लिए डॉक्टर्स दवाइया देते है।
यदि आपके अस्तर में एंडोमेट्रियल परिवर्तन है, तो कैंसर का खतरा बढ़ जाता है। यदि आप दूसरी गर्भावस्था नहीं चाहती हैं तो हिस्टेरेक्टॉमी एक उपचार विकल्प हो सकता है। आपके लिए सही उपचार के बारे में अपने डॉक्टर से बात करें।
हाइपरप्लासिया के रिस्क फैक्टर्स :
- कभी गर्भवती नहीं होना
- ३५ से अधिक उम्र
- कम उम्र में मासिक धर्म की शुरुआत
- ओवरी या यूटेरियन फाइब्रॉइड की फॅमिली हिस्टरी होना
क्या एंडोमेट्रियोटिक सिस्ट का इलाज किया जा सकता है?
एंडोमेट्रिओटिक सिस्ट ओव्हरीज में होते है। ओव्हरीज में खून के जमा होने से सिस्ट बनते है। इन्हे चॉकलेट सिस्ट भी कहा जाता है। पुराने खून से यह सिस्ट बनते है। इससे ओव्हरियन रिझर्व्ह यानि की स्त्रीबीजों की संख्या और क्वालिटी कम होती है।
ओव्हरियन एंडोमेट्रिओमास का कोई इलाज नहीं है, लेकिन यदि वे अप्रिय लक्षण पैदा करते हैं या आपके स्वास्थ्य के लिए खतरा पैदा करते हैं तो आपके डॉक्टर उन्हें हटा सकते है। Reference: www.ncbi.nlm.nih.gov